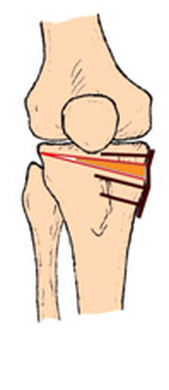
"Ostéotomie(s) du genou"...
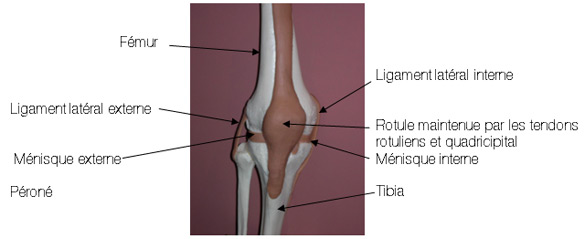
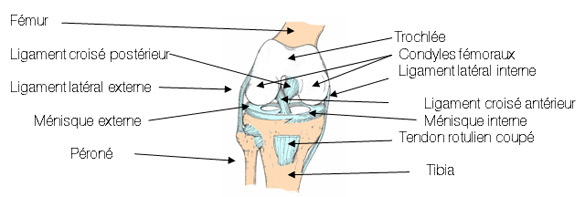
Anatomie du genou
Le genou est composé de deux articulations :
- L’articulation fémoro-tibiale (condyles fémoraux et plateau tibial)
- l’ articulation fémoro-patellaire (condyles fémoraux et rotule)
- les ligaments latéraux (interne et externe)
- le pivot central (ligament croisé antérieur et ligament croisé postérieur)
- les ailerons rotuliens, l'aileron patellaire médial, surtout.
Genou en flexion
Indication & Tactique opératoires
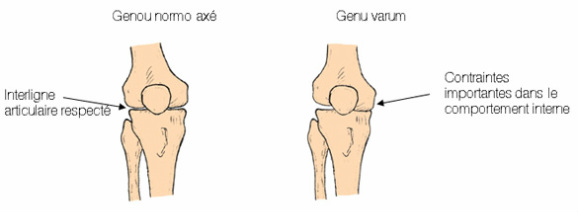
Peut-on affirmer qu'"un défaut de l’axe du membre inférieur va entraîner une usure précoce d’un seul compartiment du genou, avec des douleurs de ce genou" ?
Pour faire simple, disons que pour pallier une usure précoce et redistribuer les contraintes dans l’articulation, il faut toutefois, tenir compte dans tous les cas de la part prise dans la survenue de l'arthrose d'un éventuel défaut d'axe constitutionnel.
Il existe, en principe, plus d'une technique opératoire...
Le Docteur Pierre SURUGUE ne pratique l’ostéotomie tibiale d’addition pour corriger l’axe dans le plan frontal ou coronal, que dans des cas bien particuliers (autogreffe de LCA dans le même temps, par ex.).
C'est un adepte de l'ostéoclasie de fermeture avec appui complet sans retard +++: plusieurs centaines de genoux réalignés avec recul supérieur à 25 ans pour certains
Dans le cas d’un genou "arqué" ou genu varum, plus de 90 pour cent des cas, je propose une ostéotomie jambière haute (ostéoclasie) dite de valgisation, en cas de désaxation constitutionnelle notable.
Dans le cas d’un genou "en X" ou genu valgum (moins de 10 pour cent des cas), je propose une ostéotomie tibiale haute (ostéoclasie) de dévalgisation... et non de "varisation" !
Dans les deux indications, je tiens compte (surtout en cas de valgum) d'une composante fémorale à corriger éventuellement en association ou seule.
Cette ostéoclasie de fermeture de réalignement semble bien en règle retarder l’apparition de l’arthrose du genou (gonarthrose), voire même dans certains cas, la faire régresser totalement: il y a donc au minimum recul et de l’échéance de la pose d’une prothèse de genou et même de ses indications, chez des sujets actifs, désaxés constitutionnels, quelquesoit leur âge !
Intervention
L’intervention se déroule au bloc opératoire en salle d’orthopédie dans des conditions rigoureusement aseptiques. Elle peut se faire anesthésie loco-régionale, sans doute sous la pression de certains" lobbies"...
Chez de tels sujets par définition, ACTIFS, et pour une opération de brève durée (équipe rôdée par centaines de cas depuis 1984), l'anesthésie générale est régulièrement plébiscitée, en particulier chez ceux dont un premier côté a été opéré ailleurs (ou dans le même établissement) sous ALR.
Quoiqu'il en soit, plus que le choix de tel ou tel moyen d'anesthésie, la responsabilité du chirurgien en matière de chirurgie programmée porte avant tout sur sa participation à telle ou telle équipe, anesthésiste inclus et la règle est à la qualité professionnelle (Dr Y. B. 1995-2010).
Comme pour la plupart des interventions en chirurgie orthopédique, une antibiothérapie péri opératoire est instituée, dès le début de notre série, sans avoir attendu les recommandations de la SFAR (société française d’anesthésie et réanimation)
Le chirurgien et l’équipe du bloc installent l' opéré (e) en position dorsale sur la table d’opération.
Après la préparation cutanée d’usage au bloc opératoire, les champs stériles sont placés.
Bien que je ne pratique l'ouverture que par exception, et la fermeture en règle, je décrirai ici l'ouverture pour en signaler les chausse-trappes
L’incision se ferait sur la face antéro-interne du genou.
Le chirurgien couperait le tibia sous contrôle radioscopique et corrige le défaut axial.
L’ostéotomie serait synthésée par une plaque.
A la fin de l’intervention, le chirurgien placerait un drainage (drain aspiratif dit de Redon) pour évacuer les saignements postopératoires résiduels puis refermerait la plaie opératoire.
Différents temps de l'intervention:
Chez de tels sujets par définition, ACTIFS, et pour une opération de brève durée (équipe rôdée par centaines de cas depuis 1984), l'anesthésie générale est régulièrement plébiscitée, en particulier chez ceux dont un premier côté a été opéré ailleurs (ou dans le même établissement) sous ALR.
Quoiqu'il en soit, plus que le choix de tel ou tel moyen d'anesthésie, la responsabilité du chirurgien en matière de chirurgie programmée porte avant tout sur sa participation à telle ou telle équipe, anesthésiste inclus et la règle est à la qualité professionnelle (Dr Y. B. 1995-2010).
Comme pour la plupart des interventions en chirurgie orthopédique, une antibiothérapie péri opératoire est instituée, dès le début de notre série, sans avoir attendu les recommandations de la SFAR (société française d’anesthésie et réanimation)
Le chirurgien et l’équipe du bloc installent l' opéré (e) en position dorsale sur la table d’opération.
Après la préparation cutanée d’usage au bloc opératoire, les champs stériles sont placés.
Bien que je ne pratique l'ouverture que par exception, et la fermeture en règle, je décrirai ici l'ouverture pour en signaler les chausse-trappes
L’incision se ferait sur la face antéro-interne du genou.
Le chirurgien couperait le tibia sous contrôle radioscopique et corrige le défaut axial.
L’ostéotomie serait synthésée par une plaque.
A la fin de l’intervention, le chirurgien placerait un drainage (drain aspiratif dit de Redon) pour évacuer les saignements postopératoires résiduels puis refermerait la plaie opératoire.
Différents temps de l'intervention:
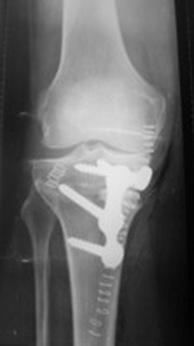
Noter sur cette radio de contrôle après ouverture interne, la masse globale de matériel, exposée: "greffon", plaque, vis, agrafes et surtout étendue de l'abord cortical sous une peau en tension
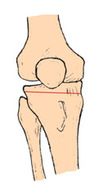
Coupe tibiale
Réaxation du tibia
Volumineux matériel d’ostéosynthèse d’ostéotomie tibiale d'OUVERTURE

Taille, volume et encombrement (désunions) ne sont pas garantie d'appui complet précoce, sans lequel l'ostéolyse au niveau de la charnière (étroite en cas d'ouverture) rend compte de la fréquence des pertes de correction dite "secondaires".... SANS PARLER DU "GREFFON" synthétique d'ostéo-intégration plus que douteuse (nombreux cas de reprises de seconde "main")
Salle dite "de réveil"... ou mieux "SSPI" !
Une fois conduit(e) en salle de réveil, vous y restez, jusqu'à ce que et l’anesthésiste et moi-même (hémostase, etc) vous juge apte à retourner dans votre chambre où l’équipe paramédicale prend le relais de la surveillance postopératoire.
La prise en charge de la douleur débutée au cours de l’opération (ropivacaïne intra-focale) est poursuivie durant la période de réveil, prise en charge avare en narcotiques, prodigue en postures antalgiques : brancards de salle de réveil "stryker" mais dits "d'opphtalmo"...
La prise en charge de la douleur débutée au cours de l’opération (ropivacaïne intra-focale) est poursuivie durant la période de réveil, prise en charge avare en narcotiques, prodigue en postures antalgiques : brancards de salle de réveil "stryker" mais dits "d'opphtalmo"...
Suites opératoires
L’équipe médicale et paramédicale vous entoure pendant toute votre hospitalisation: visite et cv quotidiennes d'un chirurgien du tanlontan.
Dès votre retour du bloc opératoire, un traitement antalgique adapté à votre état médical et à votre éventuelle douleur (modérée sous ropivacaîne) est mis en place.
Vous gardez une perfusion au plus 24 heures, comme le drain aspiratif.
PAS de SONDE urinaire en règle, sauf après ALR (1 cas sur x100) ou narcotiques (1 cas sur x100).
Sauf prescription ou "protocole" sauvages, vous ne "bénéficiez" qu'au bout de 24 heures, d’un traitement anticoagulant (pour prévenir des phlébites) qui est poursuivi NON PAS pendant toute la durée du « non-appui » (48 heures au plus en cas de "fermeture"), mais pour une durée arbitraire de 15 jours (Lovenox 0,2 X 2, puis Arixtra).
Vous ne serez PAS levé par le ou la kinésithérapeute le 1er jour postopératoire, mais par le chirurgien lui-même ou une aide-soignante très expérimentée à la 48 ème heure +++
Cette intervention (fermeture) NE nécessite PAS une "consolidation osseuse suffisante avant la remise en charge du membre inférieur", vous NE devez donc PAS marcher avec des cannes anglaises sans prendre appui sur la jambe opérée pendant environ 6 semaines (vrai, en cas d'ouverture et greffe ?), mais bien prendre appui complet sans retard avant la sortie de clinique, aidé un peu les tout premiers jours par le déambulateur (à abandonner si possible à J25) .
Vous portez une attelle destinée non pas à éviter la flexion involontaire du genou, mais à contenir la valgisation obtenus, le chirurgien vous indique en CV, ensuite quand vous pouvez la retirer et dans quelles circonstances: appui complet vers J3-J6.
Sauf saignement majeur (refaire occlusif), le pansement (totalement occlusif : stéridrap) de l 'abord opératoire N'est EN AUCUN CAS effectué "tous les deux jours" (!), mais une seule fois à J5 (tout à l'air) le drain posé au bloc est retiré NON PAS le 2ème jour, mais à H24.
Le surjet de monofil (bien préférable aux agrafes : douleurs à l'ablation, infection++) est retiré à J8-J10 et non le 12ème jour...
Dès votre retour du bloc opératoire, un traitement antalgique adapté à votre état médical et à votre éventuelle douleur (modérée sous ropivacaîne) est mis en place.
Vous gardez une perfusion au plus 24 heures, comme le drain aspiratif.
PAS de SONDE urinaire en règle, sauf après ALR (1 cas sur x100) ou narcotiques (1 cas sur x100).
Sauf prescription ou "protocole" sauvages, vous ne "bénéficiez" qu'au bout de 24 heures, d’un traitement anticoagulant (pour prévenir des phlébites) qui est poursuivi NON PAS pendant toute la durée du « non-appui » (48 heures au plus en cas de "fermeture"), mais pour une durée arbitraire de 15 jours (Lovenox 0,2 X 2, puis Arixtra).
Vous ne serez PAS levé par le ou la kinésithérapeute le 1er jour postopératoire, mais par le chirurgien lui-même ou une aide-soignante très expérimentée à la 48 ème heure +++
Cette intervention (fermeture) NE nécessite PAS une "consolidation osseuse suffisante avant la remise en charge du membre inférieur", vous NE devez donc PAS marcher avec des cannes anglaises sans prendre appui sur la jambe opérée pendant environ 6 semaines (vrai, en cas d'ouverture et greffe ?), mais bien prendre appui complet sans retard avant la sortie de clinique, aidé un peu les tout premiers jours par le déambulateur (à abandonner si possible à J25) .
Vous portez une attelle destinée non pas à éviter la flexion involontaire du genou, mais à contenir la valgisation obtenus, le chirurgien vous indique en CV, ensuite quand vous pouvez la retirer et dans quelles circonstances: appui complet vers J3-J6.
Sauf saignement majeur (refaire occlusif), le pansement (totalement occlusif : stéridrap) de l 'abord opératoire N'est EN AUCUN CAS effectué "tous les deux jours" (!), mais une seule fois à J5 (tout à l'air) le drain posé au bloc est retiré NON PAS le 2ème jour, mais à H24.
Le surjet de monofil (bien préférable aux agrafes : douleurs à l'ablation, infection++) est retiré à J8-J10 et non le 12ème jour...
Les risques opératoires
Le risque zéro n’existe pas… et ma série de plus de x100 valgisations par fermeture, comporte un malheureux cas de décès par "caillot blanc"... à la Calciparine*, hors nous savons depuis peu que la mortalité n'a pas baissé en orthopédie "froide" avec la diffusion massive et routinière des anticoagulants (non suivis, par les prescripteurs ?). CQFD
La phlébite et ses séquelles ?
Malgré NON PAS la mise en place systématique d’un traitement anticoagulant, mais à cause avant tout du retard à l'appui et de l'absence de travail actif du jambier antérieur, une phlébite pourrait se constituer. Traitée à temps,cette phlébite n’altèrerait en rien les résultats fonctionnels de l’intervention. Elle ne se compliquerait d’une embolie pulmonaire qu’exceptionnellement
L’hématome + iatrogène ?
Les quelques cas de la série sont des victimes de "protocoles " médicaux à recours précoce aux HBPM par des médecins de passage, habitués à de curieux "protocoles" (pas de CVs de suivi). Cet hématome peut se constituer dans la zone opératoire et se résorbe heureusement souvent spontanément, il n' a pas nécessité à ce jour de geste opératoire d’évacuation dans ma série de "fermeture" et une seule fois dans un cas d'ouverture, "traité" par "protocole" de passage. Il est aussi la rançon d'une reprise d'activité musculaire précoce (vaste interne, jambier antérieur, appui complet et lever actif : fibrinolysine ?)
L’infection
Survenant dès les premiers jours, j'en connais deux observations graves cas de type gangrène gazeuse (voir le travail ancien de Goulon à Garches : 23 observations: garrot, gestes d'écarteurs violents ?), tous deux opérés non suivis par interne et dans un cas même par chirurgien "dit du genou". L'infection à distance de l’intervention serait exceptionnelle en cas de fermeture : 0 cas sur x100, mais en cas d'ouverture favorisée par hématome (HBPM précoce) et gros matériel sous la peau.
La lésion d’un nerf ?
Pendant l’intervention, un nerf peut être "comprimé", la récupération serait le plus souvent obtenue mais pourrait s’avérer longue: 0 cas à ce jours sur x100 valgisation par fermeture et pourtant la fermeture en serait selon certains grandes pourvoyeuses (mais ce sont les mêmes qui (1) coupent le péroné au niveau du col ! et (2) utilisent "encore" le garrot)
L’absence notable d’amélioration, menant rapidement à la PTG ou à l'UNI
Pour un geste symétrique à quelques temps de distance, on peut observer (diabète, âge) un résultat nul (3 observations sur x100), alors que le premier côté est excellent...
Les troubles de la consolidation
NON consolidation : là aussi au plus 3 observations sur x100 (fermetures externes: points communs (1) obésité ex-active (2) "diabète GRAS" et (3) appui différé par pusillanimité ou conseils de l'entourage). Reprise par lame-plaque en compression sans greffe et appui complet.
Perte de correction : non exceptionnel chez le sujet finalement pusillanime à appui franc retardé et qui ne sait pas ou ne veut pas préserver dès les premiers jours son vaste interne
L’algodystrophie
Aucun cas sur x100 valgisés par fermeture, sans doute à cause de la sélection : ACTIFS+++ (même usés ++) et de l'appui complet précoce supervisé par le chirurgien lui-même et sous hépariniques seuil minimal
La phlébite et ses séquelles ?
Malgré NON PAS la mise en place systématique d’un traitement anticoagulant, mais à cause avant tout du retard à l'appui et de l'absence de travail actif du jambier antérieur, une phlébite pourrait se constituer. Traitée à temps,cette phlébite n’altèrerait en rien les résultats fonctionnels de l’intervention. Elle ne se compliquerait d’une embolie pulmonaire qu’exceptionnellement
L’hématome + iatrogène ?
Les quelques cas de la série sont des victimes de "protocoles " médicaux à recours précoce aux HBPM par des médecins de passage, habitués à de curieux "protocoles" (pas de CVs de suivi). Cet hématome peut se constituer dans la zone opératoire et se résorbe heureusement souvent spontanément, il n' a pas nécessité à ce jour de geste opératoire d’évacuation dans ma série de "fermeture" et une seule fois dans un cas d'ouverture, "traité" par "protocole" de passage. Il est aussi la rançon d'une reprise d'activité musculaire précoce (vaste interne, jambier antérieur, appui complet et lever actif : fibrinolysine ?)
L’infection
Survenant dès les premiers jours, j'en connais deux observations graves cas de type gangrène gazeuse (voir le travail ancien de Goulon à Garches : 23 observations: garrot, gestes d'écarteurs violents ?), tous deux opérés non suivis par interne et dans un cas même par chirurgien "dit du genou". L'infection à distance de l’intervention serait exceptionnelle en cas de fermeture : 0 cas sur x100, mais en cas d'ouverture favorisée par hématome (HBPM précoce) et gros matériel sous la peau.
La lésion d’un nerf ?
Pendant l’intervention, un nerf peut être "comprimé", la récupération serait le plus souvent obtenue mais pourrait s’avérer longue: 0 cas à ce jours sur x100 valgisation par fermeture et pourtant la fermeture en serait selon certains grandes pourvoyeuses (mais ce sont les mêmes qui (1) coupent le péroné au niveau du col ! et (2) utilisent "encore" le garrot)
L’absence notable d’amélioration, menant rapidement à la PTG ou à l'UNI
Pour un geste symétrique à quelques temps de distance, on peut observer (diabète, âge) un résultat nul (3 observations sur x100), alors que le premier côté est excellent...
Les troubles de la consolidation
NON consolidation : là aussi au plus 3 observations sur x100 (fermetures externes: points communs (1) obésité ex-active (2) "diabète GRAS" et (3) appui différé par pusillanimité ou conseils de l'entourage). Reprise par lame-plaque en compression sans greffe et appui complet.
Perte de correction : non exceptionnel chez le sujet finalement pusillanime à appui franc retardé et qui ne sait pas ou ne veut pas préserver dès les premiers jours son vaste interne
L’algodystrophie
Aucun cas sur x100 valgisés par fermeture, sans doute à cause de la sélection : ACTIFS+++ (même usés ++) et de l'appui complet précoce supervisé par le chirurgien lui-même et sous hépariniques seuil minimal